نویسندگان: پروفسور دکتر سید سعید زمانیه شهری MD و پرفسور دکتر سونیا سیدالحسینی MD

تعريف: کاردیومیوپاتی (بیماری التهابی عضله قلب) به بیماریهای عضله قلب گفته میشود. این بیماری دلایل، علائم و نشانههای مختلفی دارد و قابل درمان است.
در کاردیومیوپاتی، عضله قلب بزرگ، ضخیم یا سفت میشود. در مواردی نادر، بافت عضلانی قلب با بافت اسکار جایگزین میشود. با بدتر شدن این بیماری، قلب ضعیف میگردد و کمتر قادر به پمپاژ خون از طریق بدن و حفظ ریتم الکتریکی طبیعی است. این میتواند منجر به نارسایی قلبی یا ضربانهای قلبی نامنظم به نام آریتمی شود. به نوبه خود، نارسایی قلبی میتواند باعث جمع شدن مایعات در ریهها، مچ پا، ساق پاها یا شکم شود.
ضعیف شدن قلب همچنین میتواند عوارض دیگری مانند مشکلات دریچه قلب نیز ایجاد کند.
ريسك فاكتورهای كارديو ميوپاتی:
افراد در هر سن و نژاد میتوانند به کاردیومیوپاتی مبتلا شوند. با این حال، انواع خاصی از بیماری در گروههای خاصی شیوع بیشتری دارد. این نوع بیماری نیز در مردان بیشتر از زنان است. نوجوانان و جوانان بیشتر از افراد مسن دچار دیسپلازی آریتموژنیک بطن راست میشوند، اگرچه در هر دو گروه جنسی، این بیماری جزو بیماریهای نادر است، برخی بیماریها، شرایط یا عوامل خاص میتوانند خطر ابتلا به کاردیومیوپاتی را افزایش دهند. عوامل عمده خطر شامل موارد زیر هستند:
- – سابقه خانوادگی کاردیومیوپاتی، نارسایی قلبی یا ایست ناگهانی قلب
- – یک بیماری خاص یا شرایطی که میتواند منجر به کاردیومیوپاتی شود مانند بیماری ایسکمیک قلب، حمله قلبی یا عفونت ویروسی ای که عضله قلب را ملتهب میکند.
- – دیابت یا سایر بیماریهای متابولیکی یا چاقی شدید
- – بیماریهایی که میتوانند به قلب آسیب برسانند مانند هموکروماتوز، سارکوئیدوز یا آمیلوئیدوز
- – اعتیاد به الکل در دراز مدت
- – بیماری فشار خون بالا در بلند مدت
برخی از افرادی که به کاردیومیوپاتی مبتلا هستند هرگز علائم و نشانههایی از بیماری ندارند. بنابراین، شناسایی افرادی که ممکن است در معرض خطر بیشتر این بیماری باشند مهم است. این میتواند به جلوگیری از مشکلات آینده مانند، آریتمیهای جدی (ضربان قلب نامنظم) کمک کند.
انواع كارديوميوپاتی:
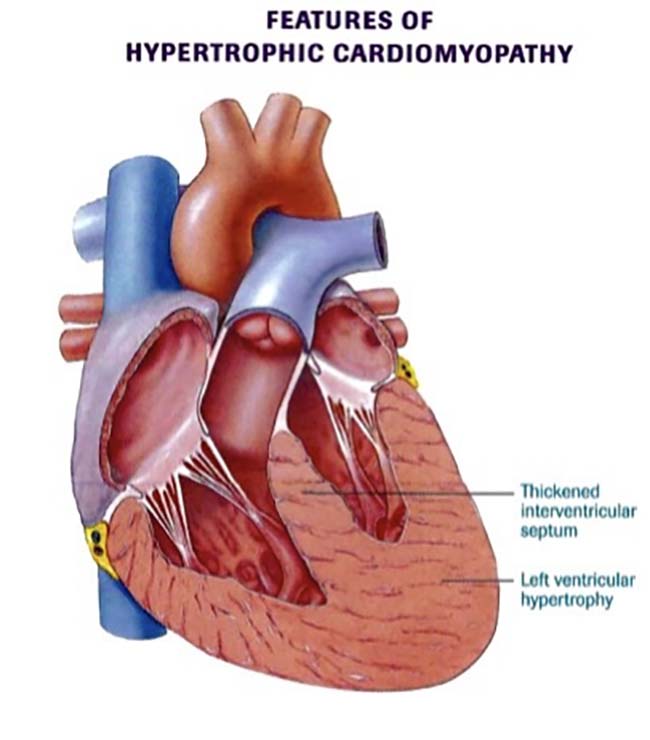
کاردیومیوپاتی هیپرتروفیک: کاردیومیوپاتی هیپرتروفیک بسیار شایع است و میتواند افراد را در هر سنی تحت تأثیر قرار دهد. این نوع از بیماری به طور مساوی مردان و زنان را تحت تأثیر قرار میدهد و از هر ۵۰۰ نفر حدود ۱ نفر به این بیماری مبتلا میشوند. کاردیومیوپاتی هیپرتروفیک زمانی اتفاق میافتد که عضله قلب بزرگ و ضخیم شود و دلیل خاصی نداشته باشد. معمولاً بطنها، و سپتوم (دیوارهای که سمت چپ و راست قلب را جدا میکند) ضخیم میشوند. نواحی ضخیم شده باعث باریک شدن یا انسداد در بطنها میشوند و خون رسانی را برای قلب دشوار میکنند. کاردیومیوپاتی هیپرتروفیک همچنین میتواند باعث سفتی بطنها، تغییر دریچه میترال و تغییرات سلولی در بافت قلب شود.
کاردیومیوپاتی دیلاته: کاردیومیوپاتی دیلاته یا متسع با بزرگ شدن و ضعیف شدن بطنها ایجاد میشود. این بیماری معمولاً از بطن چپ شروع میشود و با گذشت زمان میتواند بر بطن راست نیز تأثیر بگذارد. محفظههای ضعیف قلب به طور مؤثر پمپ نمیکنند و باعث میشوند عضله قلب بیشتر کار کند. با گذشت زمان، قلب توانایی پمپاژ خون به طور موثر را از دست میدهد. کاردیومیوپاتی متسع منجر به نارسایی قلبی، بیماری دریچه قلب، ضربان قلبی نامنظم و لخته شدن خون در قلب میشود.
کاردیومیوپاتی محدود کننده: کاردیومیوپاتی محدودکننده زمانی ایجاد میشود که بطنها سفت و سخت شوند، اما دیوارههای قلب ضخیم نشوند. در نتیجه، بطنها شل نمیشوند و با حجم خون طبیعی پر نمیگردند. با پیشرفت بیماری، بطنها نیز پمپاژ نمیکنند و عضله قلب ضعیف میشود. با گذشت زمان، کاردیومیوپاتی محدودکننده میتواند منجر به نارسایی قلبی و مشکلات دریچههای قلب شود.
دیسپلازی اریتموژنیک بطن راست: دیسپلازی اریتموژنیک بطن راست، نوعی کاردیومیوپاتی نادر است و هنگامی اتفاق میافتد که بافت عضلانی در بطن راست با بافت چربی یا فیبر جایگزین شود. این میتواند منجر به اختلال در سیگنالهای الکتریکی قلب شود و باعث آریتمی شود. دیسپلازی آریتموژنیک بطن راست معمولاً نوجوانان یا جوانان را تحت تأثیر قرار میدهد و میتواند باعث ایست ناگهانی قلب در ورزشکاران جوان شود.
کاردیومیوپاتی طبقه بندی نشده: انواع دیگر کاردیومیوپاتی ها در این گروه دسته بندی میشوند و میتوانند شامل موارد زیر باشند:
کاردیومیوپاتی تاکوتسوبو یا نشانگان قلب شکسته زمانی اتفاق میافتد که استرس شدید منجر به نارسایی عضله قلب شود. اگرچه نادر است، اما این وضعیت در زنان یائسه بیشتر دیده میشود.
علائم و نشانههای کاردیومیوپاتی:
برخی از افرادی که به کاردیومیوپاتی مبتلا هستند هرگز علائم و نشانههایی ندارند. برخی دیگر در مراحل اولیه بیماری، علائم و نشانههایی از خود بروز نمیدهند. با بدتر شدن کاردیومیوپاتی و ضعیف شدن قلب، علائم و نشانههای نارسایی قلبی معمولاً بروز میکند. این علائم و نشانهها شامل موارد زیر هستند:
- – تنگی نفس یا مشکل تنفسی، به ویژه با اعمال جسمی
- – خستگی
- -تورم در مچ پا، ساق پاها، شکم و رگهای گردن
- – علائم و نشانههای دیگر ممکن است شامل سرگیجه باشد.
- – غش کردن در هنگام فعالیت بدنی
- – آریتمی (ضربان قلبی نامنظم)
- – درد قفسه سینه، به ویژه پس از فعالیت جسمی یا وعدههای غذایی سنگین
- – سوفل یا صدای غیرعادی قلب (سوفل قلب صداهای اضافی یا غیرمعمولی است که در هنگام ضربان قلب شنیده میشود).
علل کاردیومیوپاتی:
کاردیومیوپاتی میتواند اکتسابی یا ارثی باشد. اکتسابی به این معنی است که فرد با این بیماری متولد نشده است، اما به دلیل بیماری یا عامل دیگری به آن مبتلا میشود. وراثت یعنی والدین ژن این بیماری را به فرد منتقل کردهاند. محققان همچنان به دنبال پیوندهای ژنتیکی به کاردیومیوپاتی و کشف چگونگی ایجاد یا کمک به این پیوندها در انواع مختلف بیماری هستند. بسیاری از اوقات، علت کاردیومیوپاتی مشخص نیست. این اغلب در مواردی است که بیماری در کودکان رخ میدهد.
الف) علت کاردیومیوپاتی هیپرتروفیک: کاردیومیوپاتی هیپرتروفیک معمولاً ارثی است. این در اثر جهش یا تغییر در برخی از ژنهای پروتئینهای عضله قلب ایجاد میشود. این نوع بیماری همچنین میتواند به مرور زمان به دلیل فشار خون بالا، پیری یا بیماریهای دیگری مانند، دیابت یا بیماری تیروئید ایجاد شود. گاهی اوقات علت بیماری مشخص نیست.
ب) علت کاردیومیوپاتی دیلاته: علت کاردیومیوپاتی اغلب شناخته نشده است! تقریباً یک سوم افرادی که به کاردیومیوپاتی دیلاته شده مبتلا هستند، آن را از والدین خود به ارث میبرند. برخی بیماریها، شرایط و مواد نیز میتوانند باعث این بیماری شوند:
- – الکل به خصوص اگر رژیم غذایی خوبی هم نداشته باشید.
- – سموم خاصی مانند سموم و فلزات سنگین
- – عوارض در ماههای آخر بارداری
- بیماری ایسکمیک قلب، حمله قلبی، فشار خون بالا، دیابت، بیماری تیروئید، هپاتیت ویروسی ،HIV-
- – داروهای غیرقانونی مانند کوکائین و آمفتامین و برخی از داروهای مورد استفاده برای درمان سرطان
- – عفونتها به ویژه عفونتهای ویروسی که عضله قلب را ملتهب میکنند.
پ) علت کاردیومیوپاتی محدود کننده:
برخی بیماریها، شرایط و عوامل میتوانند باعث ایجاد کاردیومیوپاتی محدود کننده شوند از جمله موارد زیر:
آمیلوئیدوز: بیماری که طی آن پروتئینهای غیرطبیعی در اندامهای بدن از جمله قلب جمع میشوند.
اختلالات بافت همبند
هموکروماتوز: بیماری که در آن آهن بیش از حد در بدن جمع میشود. آهن اضافی برای بدن سمی است و میتواند به ارگانها از جمله قلب آسیب برساند.
سارکوئیدوز: بیماری که باعث التهاب میشود و میتواند ارگانهای مختلف بدن را تحت تأثیر قرار دهد. محققان معتقدند که پاسخ ایمنی غیر طبیعی ممکن است باعث سارکوئیدوز شود. این پاسخ غیر طبیعی باعث تشکیل تودههای ریز سلول در اندامهای بدن، از جمله قلب میشود.
برخی از درمانهای سرطان مانند، پرتودرمانی و شیمی درمانی
تستهای تشخیصی برای بیماری التهابی عضله قلب:
پزشک ممکن است یک یا چند آزمایش زیر را برای تشخیص کاردیومیوپاتی توصیه کند:
آزمایش خون: در طی آزمایش خون، مقدار کمی خون از بدن گرفته میشود، که اغلب با استفاده از یک سوزن از رگ بازویی کشیده میشود. این روش معمولاً سریع و آسان است، اگرچه ممکن است باعث ناراحتی کوتاه مدت شود. آزمایش خون به فرد اطلاعاتی در مورد قلب ارائه میدهد و به او کمک میکند تا سایر شرایط را رد کند.
اکوکاردیوگرافی: اکوکاردیوگرافی (اکو) آزمایشی است که با استفاده از امواج صوتی، تصویری متحرک از قلب را ایجاد میکند. تصویر نشان میدهد که قلب چقدر خوب کار میکند و اندازه و شکل آن را نیز نشان میدهد. اکو انواع مختلفی دارد، از جمله اکو استرس. این تست به عنوان بخشی از یک تست استرس انجام میشود. اکو استرس میتواند نشان دهد که آیا جریان خون در قلب کاهش یافته است یا نشانهای از بیماری کرونر قلب است یا خیر.
سنجش استرس: هنگامی که قلب به سختی کار میکند و تند میزند، تشخیص برخی از مشکلات قلبی آسان تر است. در طول تست استرس، ورزش میکنید (اگر توانایی ورزش ندارید به شما دارو داده میشود) تا قلب کار کند و در حین انجام آزمایشات قلب سریعا به تپش درآید. این آزمایشات ممکن است شامل اسکن قلب هستهای، اکو و توموگرافی انتشار پوزیترون قلب باشد.